1. Tema: Síndrome de Plummer-Vinson.
- Definición o Concepto.
El Síndrome Plummer-Vinson es una enfermedad rara, caracterizada por oclusión parcial en la región de la unión faringoesofágica, por una onda en el pliegue cricofaringeo posterior, con pequeña indentación de la pared Hipofarigea anterior, debido a relajación incompleta de ambos y que ocurre asociadas con deficiencia del hierro con Anemia Ferropénica.
- Datos Clínicos
– Se trata de paciente de 32 años de edad.
– Consultó por Masa en Cuello y Disfagia de inicio aparentemente reciente.
– Antecedentes este mismo síntoma lo había presentado en dos oportunidades hace 6 meses aproximadamente
– No otros síntomas.
- Estadísticas
– Es una enfermedad rara.
– Ocurre en la unión Faringoesofágica.
– Predominantemente en Mujeres.
– Edad aproximadamente entre 40 y 50 años.
– Hace 50 años se describió en algunos hombres.
– Usualmente el síntoma más frecuente es la Disfagia.
– Que puede variar de leve a muy severa, reciente o crónico.
– Se puede asociar con múltiples enfermedades que afectan la Hipofaringe y el Esófago Superior principalmente Cáncer.
– La mayoría de los síntomas asociados están en el Tejido Epitelial.
– Incluyen Uñas, lengua, cabello, mucosas, etc.
– Se desconoce su Fisiopatología.
– Hipótesis son de tipo enzimático, inmunológico, genético.
– Origen de la Enfermedad es muy controversial.
– Su pronóstico es generalmente benigno.
Enfermedades asociadas con ondas en la Hipofaringe y Esófago Cervical:
- Carcinoma de la Faringe
- Lupus Eritematoso Diseminado
- Cirrosis Hepática
- Úlcera Duodenal
- Síndrome de mala-absorción
- Hernia de Hiato
- Anemia Hipo-crómica y de Células Falciformes.
- Publicación Original
- La enfermedad comenzó a investigarse por Plummer en 1912.
- Vinson, P.P. complementó el trabajo con Disfagia Histérica en 1919.
Vinson, P.P. publicó: Hysterical dysphagia, Minnesota Med. 5:107. 1922.
- Brown Kelly. publicó: Spam at entrance to eshophagus, J.Laryng. 34:283. 1919.
- Waldenström, J.: Incidence of “iron dificiency” (sideropenia) in some rural and urban populations. Acta Med. Scand. 170(Supp):252, 1936.
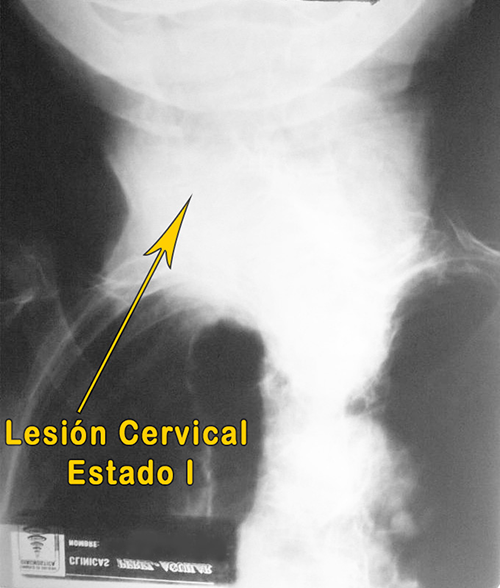
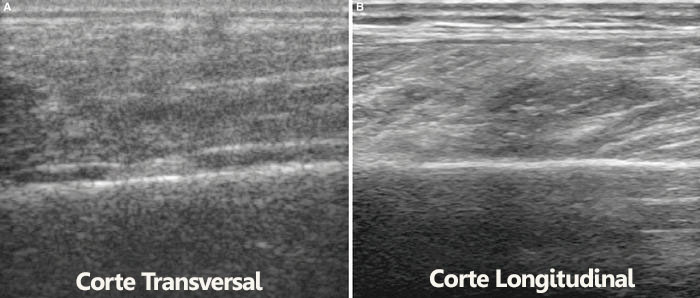
- Hallazgos Radiológicos y Ultrasonográficos: (ver imágenes radiológicas al final).
- -Ultrasonografía de Cuello y Tiroides normal.
-No evidencia de masa en cuello
-Dificultad para deglutir durante el exámen.
2. Hallazgos Radiológicos:
-Retardo en el movimiento de deglución.
-Cierre incompleto pliegue cricofaringeo.
-Con aparente dilatación de dicho espacio.
-Relajación parcial del Esófago superior.
– No compresiones extrínsecas.
– Ni intrínsecas.
– Espacio prevertebral normal
– Esófago superior se ve discretamente dilatado.
– Al compararlo con el resto del Esófago Cervical
- Diagnostico Radiológico.
1- Leve retardo en movimiento de deglución
2- Dilatación Rinofaríngeo y Esófago superior
3- Descartar/Investigar Síndrome Plummer –Vinson
RECOMENDACIÓN:
- Complementar con valores de Hierro Sérico y Hemograma completo.
- Visualización Endoscópica de Esófago Superior
- Diagnóstico Diferencial
1-Trauma Esofágico
2-Irritacion (alimentos irritantes, cáusticos)
3-Trastornos psicológicos o Epilépticos
4-Descartar patología Paratiroidea
5-Neoplasia Esofágica
- Comentarios
En El Salvador, existe una biblioteca virtual en salud, donde se determina que el Síndrome de Plummer-Vinson está en el último segmento de las enfermedades del sistema digestivo, considerando la rareza del mismo.
Buscar Link en: http://bvselsalvador.net/php/decsws.php?tree_id=C06.405.117.119.500.204&lang=es
- Datos Interesantes
- La denominación de este síndrome es discutida, aunque la más usada es el síndrome de Plummer-Vinson nombrado así a partir de los primeros casos reportados por Henry Stanley Plummer D, (Endocrinólogo, y quien fue uno de los fundadores de la Clínica Mayo) y Porter Paisley Vinson (Cirujano de la Clínicas Mayo) en 1912 y en 1919 respectivamente.
- En Gran Bretaña, el Síndrome anteriormente descrito, se conoce como el Síndrome de Paterson-Kelly, debido a que Donald Ross Paterson (Otorrinolaringólogo Británico) y Adam Brown Kelly (Otorrinolaringólogo Británico) en 1919 publicaran por separado sus hallazgos acerca de la misma enfermedad.
- Ross Paterson no tomó en cuenta la anemia. Pero Brown Kelly por otro lado si le dio importancia a la anemia como un factor decisivo de su aparición, lo que llevó a que su investigación pasara a la historia y que el Médico Sueco Jan G. Waldenström en 1936 corroborara los hallazgos descritos por Kelly diecisiete años antes.


Henry Stanley Plummer M.D Jan G. Waldenström
- Bibliografía
- Alimentary Tract Roengenology, Alexander Margulis. Vol.1 Cap.12. p.223-274. Mosby, 1967
- Alimentary Tract Roengenology, Alexander Margulis. Mosby, 1973
- Text Book of Diagnostic Radiology 2nd Vol.1: 13, p.669-681.Raven Press.1994
- Paul and Juhl´s Essential of Roengen Interpretation. 4thp.548-549, Harper and Row.1981.
- American Journal of Radiology: James L. Clemets Jr., MD. Cervical Esophagial Webs. Vol.121. November 1965.
Imágenes Diagnóstico Radiológico del númeral 6: